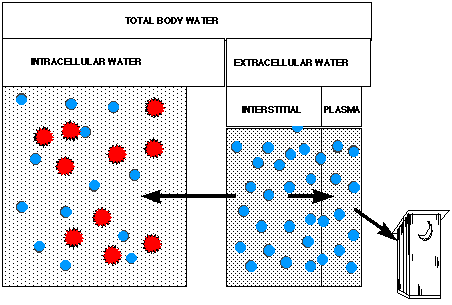
El agua del organismo sedistribuye en dos compartimentos líquidos:
El intra celular
El extra celular (Transcelular, plasma, Intersticial).
El liquido intra celular está separado del intersticial por una membrana plasmática, y a su vez el líquido intersticial está separado del plasma por otra membrana llamada endotelial.
El líquido intracelular: Está constituido por la suma del volumen del líquido existente en la totalidad de las células del organismo.
El catión intracelular predominante es el potasio.
El líquido extracelular: Está constituido por el volumen del líquido que rodea a las células y proporciona a éstas un ambiente constante. El catión más importante es el sodio.
El plasma: Es el componente acelular de la sangre.
El líquido intersticial: Participa en el intercambio entre las células y el plasma.
Líuido transcelular: incluye las secreciones digestivas, el líquido intraocular, el líquido cefalorraquídeo, el pleural, el pericardial etc.
La osmolaridad
Es la concentración total de solutos de los q¿líquidos corporales ysu concentración normal esde 290 +- 10 mOsm/ L.
Una solución hiperosmótica:Tiene una osmolaridad mayor que la de los líquidos corporales.
Una solución hipoosmótica: Es aquella que tiene una osmolaridad menor que la de los líquidos corporales.
Una concentraciónisoosmótica: Su osmolaridad es igual a la del plasma.
Presión osmótica: Ls líquidos corporales estan continuamente moviendose de un espacio a otro poque están separados por membranas semipermeables que permiten el paso de agua pero no de moléculas grandes. Es decir existe una situación de desequilibrio entre los compartimentos intra y extracelular. Pero la tendencia natural del cuerpo es a buscar el equilibrio entre uno y otro y acordemonos que el flujo va de mayor a menor presión y que las proteinas y solutos van a jalar agua para igualar presiones.
La presión osmótica efectiva es cuando en el compartimento donde hay más osmolaridad le pones una presión para impedir que el agua siga pasando ahi. Otro ejemplo es poniendo sal al compartimento que tiene menor osmolaridad y asíel agua va a buscar nivelar laosmolaridad.
Tonicidad: es la presión osmótica efectiva de una solución comparada a la del plasma.
Isotónica: tiene la misma presión osmótica que en el plasma.
Hipertónica: tiene una mayor presión osmótica que en el plasma (explotarían las células de tanta agua)
Hipotónica: tiene una menor presión osmótica que en el plasma (las deshidrata).
Funciones del sistema renal:
Filtrar
Regular presión arterial
Eliminar/intoxicación deshecho como vitaminas, lo que queda de las proteínas. Productos de deshecho nitrogenados.
Excreción medicamentos
Regular equilibrio acido base (excreción de ácidos)
Regular osmolaridad y el volumen de los líquidos corporales
Regular eritropoyesis (secreta eritropoyetina)
Gluconeogénesis (formación de glucosa a partir de proteínas)
Regulación de la vitamina D y metabolismo de calcio y fosforo. Colecalciferol en el riñón se vuelve calcitriol.
Homeostasis
Regulación de la volemia (volumen en sangre)
Regulación de iones. Hipercalcemia: una de las principales alteraciones del sistema renal porque además de que regula el pH regula diferentes iones de líquido extracelular.
 Anatomíadel riñón:
Anatomíadel riñón:
¿A que se dedica el riñón? A que le llegue mucha sangre por
la arteria renal, filtrarla regresarla por la vena renal y lo que filtró mandarlo a la forma de orina.
Esta la corteza y la médula, pero la medula está organizada en pirámides, de 12 a 18 pirámides. Cada pirámide desemboca en una papila, cada papila, desemboca en un cáliz menor, varios cálices menores desembocan en el cáliz mayor y todos los cálices mayores desembocan en la pelvis renal y la pelvis renal desemboca en uretero.
La unidad funcional del riñón es la nefrona, en el riñón hay 1.2 millones de nefronas.
Cada nefrona se divide en dos porciones;
- la primera porción es el corpúsculo renal (glomerulo y la cápsula de bowman)
- la segunda porción es el sistema tubular.
Cada uno de los corpúsculos renales tiene una arteriola que
entra y por eso se llama aferente y una que sale por eso se llama eferente. Las
dos son arteriolas porque llevan sangre
oxigenada y esto no está destinado a oxigenar sino a filtrar, la sangre que sale
es sangre arterial por eso las dos son arteriolas.
La sangre entra por aquí, da muchas vueltas en todos los
capilares y luego sale pero no todo lo que entra sale, muchas cosas se filtran
y entran al espacio de bowman. Esto ya es orina, lo que se filtró ya es orina
simplemente llega un chorro de agua pero ya no se ve rojo, ya se ve amarillito,
porque lo rojo, son los glóbulos rojos, nunca se filtran células, ni proteínas,
solo se filtran iones y agua y algunos medicamentos. Partículas chicas y agua y
eso es lo que puede pasar por acá, lo demás se regresa y sale por la arteriola
aferente.
Estos son capilares (vasos sanguíneos que tiene una sola
capa que es el endotelio, lo importante de esa capa es que es una capa
fenestrada) entonces entra la sangre por
la arteriola aferente y las cosas que pueden salir, se salen y las que no se
pueden salir se quedan dentro del vaso sanguíneo. Entonces entra la sangre por
la arteriola aferente, ciertas cosas se van a salir por los agujeritos de los
capilares y otras no. Las que no se regresan por la arteriola aferente y las que
si pasaron por los agujeros se quedan en el espacio de bowman. Eso es la
filtración. Llega al espacio de bowman y
de allí se va al túbulo proximal al sistema tubular.
Sistema tubular son 4 porciones:
Tubulo proximal
Asa deHenle
Tubulo distal
Túbulo colector
Cada sistema tubular tiene un túbulo proximal, un asa de Henle, un túbulo distal y un túbulo colector. Los túbulos colectores reúnen 8 o 9 nefronas o sea no hay un túbulo colector para cada nefrona sino que cada túbulo colector recibe la orina de varias nefronas. Este sistema tubular sirve para modificar la orina. Le hecha cosas a la orina que no se habían filtrado y reabsorbe algunas cosas. Se acuerdan que la hormona paratiroidea sube los niveles sanguíneos de calcio y una de las formas en la que lo subía era hacer que el calcio que se había filtrado aquí se reabsorba acá y entonces no se tira. Si no hay PTH entonces se filtra acá y ya no se reabsorbe y entonces si se tira por la orina.
Función del aparato yuxtaglomerular: sube la presión arterial. Es un poco confuso porque une el túbulo contorneado distal con el corpúsculo renal. ¿No se supone que el túbulo contorneado distal está como muy lejano del glomérulo? Solo conceptualmente, físicamente no. Pasa como que se regresa y se acerca al corpúsculo renal. Esa parte del túbulo contorneado distal que pasa cerca del corpúsculo renal es la mácula densa.
Nefrona tiene: corpúsculo renal (tiene una capsula de bowman y un glomérulo) y el sistema tubular.
Relación de los riñones con:

El riñón derecho está más abajo que el izquierdo por la culpa del riñón.
El bazo esta muy chico por lo que no afecta donde se encuentra el riñón. Pero el bazo estámás arriba del riñón.
Sistema tubular son 4 porciones:
Tubulo proximal
Asa deHenle
Tubulo distal
Túbulo colector
Cada sistema tubular tiene un túbulo proximal, un asa de Henle, un túbulo distal y un túbulo colector. Los túbulos colectores reúnen 8 o 9 nefronas o sea no hay un túbulo colector para cada nefrona sino que cada túbulo colector recibe la orina de varias nefronas. Este sistema tubular sirve para modificar la orina. Le hecha cosas a la orina que no se habían filtrado y reabsorbe algunas cosas. Se acuerdan que la hormona paratiroidea sube los niveles sanguíneos de calcio y una de las formas en la que lo subía era hacer que el calcio que se había filtrado aquí se reabsorba acá y entonces no se tira. Si no hay PTH entonces se filtra acá y ya no se reabsorbe y entonces si se tira por la orina.
El sistema tubular es bien importante porque se filtran
muchos litros de agua al día si todo lo que se filtra se tirara moriríamos en
pocas horas de deshidratación. No podríamos tomar tanta agua. Gran parte de lo
que se filtra se va a terminar reabsorbiendo pero no se tira en la orina.
Fíjense algo, corpúsculo renal, túbulo proximal, asa de
Henle (con su parte descendente y la ascendente), túbulo distal, túbulo
colector. Pero fíjense en algo, el asa de Henle baja sube y empieza el túbulo
distal, pero como el túbulo distal como que se regresa y pasa cerca del corpúsculo renal y la arteriola
aferente. Eso parece irrelevante pero no lo es, porque va a formar una cosa
llamada aparato yuxtaglomerular.
Aparato yuxtaglomerular: Es un área diferenciada de la
nefrona y está constituida por 3 componentes:
1. Las células yuxtaglomerulares: células lisas que se
encuentran en la arteria aferente y contiene gránulos citoplasmáticos que
contienen la renina y participan en la formación de angiotensina II.
La renina participa en la formación de angiotensina II,
porque la renina es secretada por el riñón y el hígado secreta el angiotensinógeno
y estas dos cosas al unirse se va a formar angiotensina I, y luego angiotensina
I, en los pulmones va a haber una enzima convertidora de angiotensina que va a
convertir la angiotensina I en angiotensina II para ayudar a la
vasoconstricción y a la P.A.
2.La mácula densa: está formada por células modificadas del
túbulo distal y lo que van a hacer es interactuar con la arteriola aferente y
que se encargan del control de la renina
que producen las células yuxtaglomerulares.
3.Las células mesangiales
extra glomerulares: Se encuentran en el espacio entre la arteriola
aferente y la eferente, y están en contacto con la mácula densa. No se conoce
su función pero se cree que solo sirven de unión funcional entre la mácula
densa y las arteriolas.
Entonces: este aparato yuxtaglomerular se encarga de
controlar la secreción de la renina.
¿Cuándo el aparato yuxtaglomerular sabe que tiene que
secretar renina? Cuando bajo la presión arterial y este se entera porque el
aparato yuxtaglomerular está pegado a las arteriolas aferentes y eferentes,
puede censar directamente la tensión de las arteriolas por eso es bien
importante que el túbulo contorneado distal y la mácula densa pase al lado de
la arteriola porque si no, no podría darse cuenta si la T.A. subió o bajó. Tiene que ver con el
volumen porque depende de que tan distendidos estén. Entonces tienen que ver
con el volumen e indirectamente con la presión arterial.
Se produce angiotensina dos y aldosterona para que haya una vasoconstricción
y suba la P.A., para que se reabsorba sodio y agua y suba el volumen porque si
sube la volemia sube la precarga y si
sube la precarga sube el volumen sistólico y si sube esto sube el gasto
cardiaco y si sube, sube la presión. Función del aparato yuxtaglomerular: sube la presión arterial. Es un poco confuso porque une el túbulo contorneado distal con el corpúsculo renal. ¿No se supone que el túbulo contorneado distal está como muy lejano del glomérulo? Solo conceptualmente, físicamente no. Pasa como que se regresa y se acerca al corpúsculo renal. Esa parte del túbulo contorneado distal que pasa cerca del corpúsculo renal es la mácula densa.
Repaso: tenemos 2 riñones uno derecho y otro izquierdo el
que está más arriba es el izquierdo
aunque esté cerca del bazo porque el bazo es chico y el derecho está más
abajo por el hígado.
Van de T12 a L 4 O L3. Cada riñón tiene muchas nefronas (1,2
millones) y están organizadas en corteza y médula. La corteza es lo de afuera
la medula lo de adentro. La médula está organizada en triangulitos que se
llaman pirámides. Y en que los podemos relacionar con la nefrona? Los
corpúsculos renales están todos en la corteza y los sistemas tubulares tienen
partes en la corteza y partes en la médula. Entonces en la médula no se
encuentran corpúsculos renales solo sistemas tubulares. En la corteza aparte de
sistemas tubulares hay corpúsculos.
Tenemos entre 12 a 18 pirámides, cada pirámide desemboca en
las papilas y cada papila va a desembocar en un cáliz menor varios cálices
menores desembocan en una cáliz mayor y todos los cálices mayores desembocan en
una pelvis renal y este en el uretero que llega a la vejiga y la vejiga
desemboca en la uretra.
En el ilio renal no solo sale el uretero también entra una
arteria renal y sale una vena renal. La arteria renal es una rama de la aorta
abdominal y la vena renal de la vena cava inferior. La sangre entra se filtra
se reabsorbe, se secreta y regresa por la vena renal en la vena cava inferior.Nefrona tiene: corpúsculo renal (tiene una capsula de bowman y un glomérulo) y el sistema tubular.
La hormona antidiurética funciona en el túbulo colector.
Cuando hablamos de la nefrona hablamos
que funciona en el túbulo distal y angiotensina I reabsorbe agua en el túbulo
proximal.
El aparato yuxtaglomerular es un pedacito del corpúsculo
renal (las arteriolas aferentes y eferentes) y el túbulo contorneado distal
(macula densa y las células). 
El riñón derecho está más abajo que el izquierdo por la culpa del riñón.
El bazo esta muy chico por lo que no afecta donde se encuentra el riñón. Pero el bazo estámás arriba del riñón.

Los riñones están a la altura de T12 a L 4 O L3. Estan a los lados de la columna vertebral y los riñones son retroperitoneales.
Circulación renal:

Estructura de las vías urinarias.
Ureteres
vejiga
uretra
Función transporte de orina.
Ureteres
Estructuras abdominales. Conectan al riñón con la vejiga son
un par, uno para cada riñón.Conectan al riñón con la vejiga atravesando la pared
peritoneal.
Entran por la parte trasera de la vejiga.
La vejiga es pélvica. La división entra la cavidad abdominal
y la pélvica es el peritoneo y ahí están diciendo como el uretero atraviesa el
peritoneo y entonces entra a la vejiga.
Entran los uréteres por la parte de atrás atravesando
diagonalmente la vejiga. Cada uretero tiene una longitud de 25-30 cm de largo y
un diámetro de 1 y 10 mm.
En la parte interna del uretero tienen 3 capas que son:
La adventicia, la muscular y la lámina propia o mucosa.
La mucosa está formada por un epitelio de transición con
células que varían su aspecto desde pavimientosas hasta cubicas y la lámina
subyacente la lámina propia. La mucosa tiene pliegues longitudinales que
permiten la distención del uréter para
favorecer el paso de la orina. En el epitelio existen células caliciformes que
secretan moco que evitan el contacto de la orina con la mucosa ya que la
composición y el pH de la orina puede variar mucho.
La capa muscular está compuesta de dos capas de fibras
musculares lisas, la capa interna está en disposición longitudinal y la externa
en circular. Esta disposición permite movimientos peristálticos que favorecen
el avance de la orina.
Un líquido siempre se mueve de mayor a menor presión si la
vejiga se llenara mucho la presión sería alta y eso haría que se regresara por
lo que es importante un mecanismo que quite este problema, por eso están la
capa interna y externa.
La capa adventicia lleva los vasos linfáticos, los
sanguíneos y los nervios.
La vejiga: Es un saco formado por una membrana muscular que actúa como
reservorio de la orina. Tiene forma de pera. Su tamaño y posición varía de
acuerdo con la cantidad de líquido que contenga.
Se divide en trígono vesical y cuerpo vesical.
- Trígono vesical: Tiene dos vértices el superior donde están los uréteres y el inferior donde está la uretra. ¿Cuántas entradas hay? 2 y salidas 1.
- Cuerpo vesical: tiene capacidad de distención para acumular en su interior la orina.
La pared de la vejiga está formada, como en el caso de los
uréteres por tres capas:
1. Mucosa (más interna): tiene lámina propia y numerosos
pliegues que permiten la distención de la vejiga.
2. Muscular (media): Recibe el nombre de músculo detrusor. Está
formada por tres capas lisas; la interna, la media y la externa. Alrededor del
orificio uretral las fibras musculares forman el esfínter uretral interno. Saca.
3. La adventicia (más externa): formada por tejido conectivo
que es la continuación de los uréteres.
La vejiga recibe el riego sanguíneo de las arterias
vesicales superior e inferior. La inervación de la vejiga proviene
fundamentalmente del plexo hipogástrico y el plexo pélvico.
La uretra: Es el segmento final de las vías urinarias. La
pared de la uretra está formada por tres capas: la mucosa (secreta moco), la
muscular (dos capas interna y externa) y
la adventicia.
Hay diferencias entre la uretra femenina y la masculina.
En la mujer, la uretra tiene una longitud de 4 cm.
En el hombre tiene una longitud aproximada de 20 cm y se
distinguen 3 regiones:
- La uretra prostática: tiene una longitud de 3 cm en ella desembocan la próstata y los conductos deferentes.
- La uretra membranosa: es la más corta tiene 2.5 cm y en ella se encuentra el esfínter externo.
- La uretra esponjosa: Es el segmento más largo, tiene 15 cm. Y termina en el meato uretral.
El paso espontáneo de la orina desde la vejiga a la uretra
se produce por dos esfínteres el esfínter uretral interno que es involuntario por tener músculo
liso y el esfínter uretral externo que está formado por músculo esquelético por
lo que es voluntario.
¿Por qué un riñón está más abajo que el otro y cuál? El derecho porque arriba está el hígado.
¿Qué recubre a los dos riñones? La grasa y la cápsula renal
¿Cuáles son las dos capas del riñón? La corteza y la médula.
¿Cuántas pirámides renales hay? De 12 a 18
¿Qué es un lóbulo renal? Es una pirámide con su pedacito de
su corteza entonces también tiene de 12 a 18.
¿Qué son los uréteres? Son conductos que llevan la orina a
la vejiga. (Dos tubos musculares retroperitoneales).
¿Qué es lo que impide que se regrese la orina a los riñones?
Que al llenarse la vejiga la presión interior comprime los orificios y funciona
como una válvula.
Las tres capas de los ureteros: muscular, mucosa y
adventicia.
¿Por qué hay células caliciformes en eluretero? Por el PH, para que produzca moco que proteja
mi pH de la orina.
¿Por qué los ureteros cuentan con movimientos peristálticos?
Para que la orina no se regrese.
¿Cómo se divide la nefrona? En sistema tubular y corpúsculo
renal.
¿Cómo está formado el corpúsculo renal? Glomérulo y cápsula
de Bowman.
¿De qué células está formada la capa visceral e interna de
las células de bowman? De podocitos.
¿Qué células componentes del aparato yuxtaglomerular contienen
la renina? Las células yuxtaglomerulares.
¿Cuáles son los componentes del aparato yuxtaglomerular?
Células yuxtaglomerulares (secretan renina), mácula densa(Sensan en la
arteriola aferente la volemia y la presión), y las células mesengiales.
Principal función del aparato yuxtaglomerular: Controlar la
secreción de renina y la presión arterial.
Dos regiones del riñón: Corteza y médula.
El sistema tubular es uno de los dos componentes de: la
nefrona.
La mácula densa es parte de que de la nefrona? Del túbulo
contorneado distal.
Longitud uretra en mujer y hombre: 4 cm. Mujer y 20 cm. Hombre.
Uretra en el hombre: prostática, glomerulosa y esponjosa. Y
sus esfínteres? Uretral interno
(involuntario) y uretral externo(voluntario).